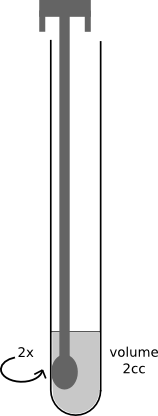Etudes et thèses à propos de BAMiSA

10b
rev
2011 étude Hopital Sarh Tchad
Impact de BAMiSA sur la récupération nutritionnelle
des enfants malnutris hospitalisés
dans le
service de pédiatrie
de l’Hôpital Régional de SARH, TCHAD
Etude (non publiée) supervisée par le Dr Saïdou MALOUM et financée par l’APPEL Cherbourg. La farine BAMiSA a été fournie par l’ASSADEC Sarh
objectif
Tester l’hypothèse que l’administration quotidienne de bouillies préparées avec la farine BAMiSA peut permettre la récupération nutritionnelle d’enfants hospitalisés présentant une malnutrition. Le nombre d’enfants inclus a été de 33 au lieu des 50 prévus
RESUME
33 enfants âgés de 5 mois à 3 ans, garçons 14 et 19 filles, hospitalisés dans le service durant la période de l’étude (Du 23 novembre 2010 au 17 janvier 2011) ont bénéficié de la Bouillie BAMiSA.
L’âge des enfants inclus dans l’étude est de 5 mois à 3 ans, (âge moyen de 20 mois correspondant à l’âge moyen du sevrage). Sex ratio F/G de 1.3
Sur les 33 enfants ayant bénéficié de cette bouillie, 94% ont été perdus de vue après leur sortie de l’hôpital et n’ont donc pu bénéficier de farine comme prévu dans l’étude.
Seul un enfant a été suivi jusqu’au terme de l’étude, avec un gain pondéral de 500 g entre J1 et J28.
Un deuxième enfant a été suivi jusqu’à J14 avec un gain pondéral de 200g.
Les 31 autres enfants ont séjourné moins de 8 jours à l’hôpital et n’ont pas été revus.
Aucun enfant n’est resté plus de cinq jours (durée de séjour de 2 jours en moyenne). Il n’a donc pas été possible de tester l’hypothèse prévue.
Le temps d’hospitalisation a été très court, les enfants étant sortis avant le bilan à J8.
Les enfants ne sont pas venus aux visites de suivi et n’ont donc pas bénéficié de farine.
Le mode de distribution de la farine a consisté à préparer une seule marmite de bouillie au centre nutritionnel par jour et à la distribuer entre tous les enfants hospitalisés, qu’ils soient inclus dans le protocole ou non)
Le volume quotidien de bouillie par enfant est inférieur a celui prévu par le protocole. Il était prévu de donner 600 ml de bouillie (soit 180 g de farine) par enfant et par jour, ces 600 ml étant donnée en 3 fois. La quantité journalière donnée par enfant n’a été que de 375 ml (soit 112,5 g de farine), c'est-à-dire une louche le matin en demandant à la mère de la donner en plusieurs fois au cours de la journée
A partir de ces données ont peut estimer que 1 288 louches ont été consommées (290 sachets x 500g / 112,5g). Soit l’équivalent de 2 420 bouillies de 200 ml à 60 g de farine.
Compte du mode de distribution, il n’est pas possible d’établir le nombre d’enfants ni la ration calorique reçue par les enfants entrant dans le protocole.
Rédaction
Dr Saïdou MALLOUM, Médecin du service de pédiatrie de l’hôpital de Sarh
Dr François LAURENT, Président de l’APPB
Dr Nathalie CLAVIER, Médecin hospitalier à Cherbourg, Membre de l’APPEL Cherbourg.
2012 Thèse Charles ZEIDA Ouagadougou
Thèse médecine, de Charles ZEIDA,
soutenue le 21 février 2012, Ouagadougou


Analyse des donnés de la Thèse de Charles ZEIDA,
reprises sous formes de graphiques évolutifs,
suivie de quelques commentaires.
Par le Dr François LAURENT, Caudebec en Caux, le 29-01-2013
Cette thèse compare 30 enfants ayant bénéficié de bouillies BAMiSA (Groupe BAMiSA) et 30 enfants n’ayant pas bénéficié de bouillies (Groupe TEMOIN).
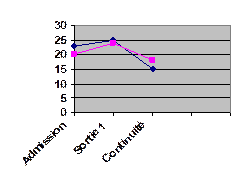
1° Evolution du nombre d’enfants malnutris (Z sore P/T < -2 ) au cours de l’étude.
L’évaluation de l’état nutritionnel a été fait à l’admission, à la sortie de l’hôpital avec stomie, et lors de la remise en continuité.
23 enfants sur 30 étaient malnutris dans le groupe BAMiSA
20 enfants sur 30 étaient malnutris dans le groupe TEMOIN
Le nombre d’enfants malnutris, ayant bénéficié de bouillie Bamisa, passe Le nombre d’enfants malnutris, n’ayant pas bénéficié de bouillie, passe de 20 enfants à 18 enfants. |
|
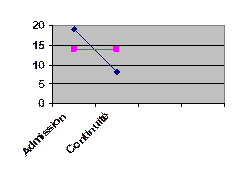
2° Evolution du nombre d’enfants ayant une hypoprotidémie (<60g/l) au cours de l’étude.
La mesure de la protidémie a été faite à l’admission et lors de la remise en continuité.
19 enfants sur 24 étaient en hypoprotidémie dans le groupe BAMiSA
14 enfants sur 19 étaient en hypoprotidémie dans le groupe TEMOIN
Le nombre d’enfants en hypoprotidémie, ayant bénéficié de bouillie Bamisa, passe de 19 enfants à 8 enfants. Le nombre d’enfants en hypoprotidémie, n’ayant pas bénéficié de bouillie ne change pas et reste à 14 enfants. |
|
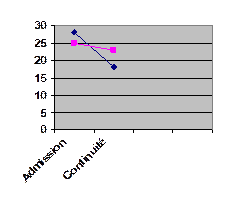
3° Evolution du nombre d’enfants ayant une anémie (Hb<12g/dl) au cours de l’étude.
La mesure du taux d’hémoglobine a été faite à l’admission et lors de la remise en continuité.
28 enfants sur 30 étaient anémiés dans le groupe BAMiSA
25 enfants sur 30 étaient anémiés dans le groupe TEMOIN
Le nombre d’enfants anémiés (Hb<12g/dl), ayant bénéficié de bouillie Bamisa, passe de 28 enfants à 17 enfants. Le nombre d’enfants anémiés (Hb<12g/dl), n’ayant pas bénéficié de bouillie, passe de |
|
Le travail du Dr Charles ZEIDA est bien mené. Son étude est contributive pour le Projet BAMiSA. Qu’il en soit remercié ainsi que tout ceux qui ont contribué à cette thèse et qu’il me permette les quelques observations qui suivent.
Nous espérons que ce travail permettra, comme Charles ZEIDA le dit au chapitre « Suggestions » que « l’évaluation nutritionnelle des enfants hospitalisés soit systématiquement incluse dans la démarche diagnostique » et qu’une « supplémentation alimentaire soit instaurée de façon systématique ».
Pour ces raisons, nous proposons la poursuite, en 2013, de l’appui nutritionnel en bouillies BAMISA des enfants de moins de 5 ans hospitalisés au CHUP CDG.
Problématique particulière de la thèse
Les enfants ayant bénéficié de bouillies BAMiSA dans le cadre de cette thèse ont une moyenne d’âge de 9 ans. Ils ne sont pas dans la tranche d’âge la plus concernée par la bouillie BAMiSA. En effet les indications de la Bouillie BAMiSA concernent : « Les enfants à partir de six mois, en complément de l’allaitement maternel » (1) et « Dès quatre mois, en complément de l’alimentation lactée de l’enfant orphelin ou si déficit irréversible en lait maternel » (1) , ainsi que les enfants « En relais de la phase I du traitement de la malnutrition sévère, c’est à dire après utilisation des mélanges Lait-Huile-Sucre selon les formules F75 puis F100 ou d’aliments thérapeutiques prêt à l’emploi ATPE (ou RUTF ») (1). Les enfants de 9 ans entrent dans la catégorie des « enfants plus grands, en prévention ou en traitement de la malnutrition modérée » (1) l’état de dénutrition aigue de ces enfants étant secondaire à une pathologie infectieuse sévère.
Comme le dit Charles Zeida, « L’originalité de la bouillie Bamisa réside en l’incorporation d’amylase (malt de céréales germées) à la bouillie permettant sa liquéfaction, facilitant ainsi la consommation » [page 6 ]. Or, en dehors des cas où la prise alimentaire est difficile, la liquéfaction des bouillies ne s’impose pas à l’âge des enfants de l’étude. Ils n’ont pas à priori de déficit salivaire amylasique les privant de la digestion de l’amidon comme c’est le cas des jeunes enfants.
On comprend alors que la présentation de Bamisa sous forme de bouillie liquéfiée n’ait pas été toujours appréciée des enfants. La variabilité de 1 à 4 de prise journalière de bouillie « de 100 à 400 ml de bouillie deux fois par jour, soit 200 à 800 ml par jour » ( page 37) limite la force de l’étude.
Le souhait de l’auteur serait de « mettre au point des compléments alimentaires à base de produits locaux mieux adaptés en milieu chirurgical pédiatrique » [page 78].
A propos des items « Etat nutritionnel, hémoglobine, albuminémie »
A chaque étape de l’étude, l’analyse des groupes « témoins » et « cas » ne montre pas de différences significatives, sauf pour la protidémie.
Je propose, ci-dessous (2), la reprise des donnés sous formes de graphiques évolutifs Ces graphiques montrent un croisement des groupes « cas » par les groupes « témoins » pour les item malnutrition, anémie, et hypoalbuminémie. Les « cas », plus nombreux que les « témoins » au début de l’étude pour ces trois items deviennent moins nombreux en fin d’étude. Cette évolution plus favorable pour les « cas » est-elle significative ? Je ne suis pas en mesure de le dire.
A propos des items de temps
L’item « Durée d’hospitalisation » est définie comme le temps entre l’iléostomie et la sortie du service avec iléostomie fonctionnelle). A J 21, les 2/3 des enfants sont sortis dans les deux groupes et il n’y a pas de différence entre les deux groupes.
Pour l’item « Délai entre l’iléostomie de décharge et le rétablissement de continuité », à la fin de l’étude, à J 28, seul 1/3 des effectifs a été remis en continuité dans les deux groupes.
Que se passe-t-il au delà des 28 j pour les 2/3 des enfants, la majorité, qui n’ont pas encore été remis en continuité ? Il n’est donc pas possible de se prononcer pour cet item.
La poursuite de l’observation jusqu’à ce que 2/3, au moins des enfants, soit remis en continuité aurait permis de se prononcer.
Quelques remarques sur la rédaction.
Page 8 Apports Protéiques
Les apports protéiques recommandés en fonction de l’âge sont donnés en annexe 2. Si ma lecture est bonne, les valeurs données en II.2 sont celles permettant l’accrétion protéique, (gains protéiques) et non celles des apports protéiques
Page 19
Le Protocole National de prise en charge de la malnutrition n’est pas référencé. C’est un document important qu’il aurait été intéressant de citer, en particulier en ce qui concerne la partie mode de reconstitution des bouillies et valeur énergétique des bouillies.
Page 20
Le tableau donne les valeurs énergétiques de différentes farines dites « enrichies ». Le terme farine enrichie mériterait une définition. En effet, ce terme recouvre en fait diverses catégories. Les farines « enrichies » ou « fortifiées » par l’adjonction de vitamines ou minéraux, les farines « composées » qui sont des mélanges de céréales et de légumineuses, les farines « lactées », les farines « maltées » qui contiennent en partie ou en totalité des céréales germés, les farines « amylasées » qui contiennent de l’amylase industrielle.
La farine BAMiSA entre dans la catégorie des farines composées et des bouillies BAMiSA dans la catégorie des bouillies secondairement amylasées.
Page 38
Il aurait été utile, je pense, de reproduire ici ou en annexe, le diagramme donnant le protocole de l’étude.
Page 39
Quelles ont été les quantités de farine données à la sortie ? Comment ont-elles été consommées ?
Page 69
Dernier paragraphe, au chapitre « Discussions »
Le mot « bouillie » a été utilisé au lieu de « farine » en début de phrase : Au lieu de « Ces bouillies traditionnelles » il faut lire« Ces farines traditionnelles ont des teneurs en protéine faibles, 7,0 à 8,9g /100g». La suite de la phrase concerne bien la densité énergétique des bouillies traditionnelles qui est faible (36- 54 Kcal /100g). !
A la phrase suivante, il faut lire, je pense, « la valeur énergétique des farines varie entre 380 et 425 » et non « la valeur énergétique des farines varie entre 80 et 425 ».
Ces « coquilles » rappellent que les termes bouillies et farines sont très souvent utilisés l’un pour l’autre ! Or, l’enfant ne mange pas de la farine, il mange de la bouillie et c’est la qualité de cette bouillie qui doit être prise en compte avant celle de la farine, comme le rappelle par ailleurs la thèse.
(1) Cf. document 3.b site bamisagora : La farine et la bouillie Bamisa, Fiches techniques
(2) Reprise des donnés sous formes de graphiques évolutifs
2014 étude activité liquéfiante de la salive
Etude n°1
Etude de l'activité liquéfiante de la salive
d’enfants malnutris sur les bouillies amylacées
LAURENT François(1), ANSOBORLO Mathilde(2), SONKO Adrien(3) (Version du 22 12 14)
1 Dr LAURENT François, président de l'Association de Promotion du Projet Bamisa (APPB), f.laurent76@free.fr , www.bamisagora.org
2 ANSOBORLO Mathilde, étudiante SUPAGRO, Montpellier, France, mathildeansoborlo@hotmail.com
3 Dr SONKO Adrien, médecin chef de la Région Médicale de Tambacounda, Sénégal, adisonko@yahoo.fr
Résumé
Cette étude a pour objet la mise en évidence d'une éventuelle corrélation entre le statut nutritionnel des enfants et la capacité de leur salive à dégrader l'amidon. Le statut nutritionnel a été évalué par le Périmètre Brachial (PB) et le Z-score Poids/Age.
La capacité de la salive à dégrader l'amidon est mise en évidence et évaluée par la vitesse de liquéfaction d'une bouillie de Maïzena®. Dans cette étude, la vitesse de liquéfaction est utilisée comme moyen de mesurer l'activité amylasique de la salive.
Les données recueillies sur 41 enfants de 6 mois à 34 mois hospitalisés au Centre Nutritionnel (CREN) de l'hôpital de district de TAMBACOUNDA montrent une corrélation linéaire forte entre malnutrition et faible vitesse de liquéfaction par la salive.
Les enfants sont-ils exposés à la malnutrition en raison de leur grande difficulté à consommer de l’amidon? Ou la malnutrition est-elle la cause de leur déficit en amylase salivaire? Quel que soit le sens de la causalité, la corrélation malnutrition/déficit amylasique devrait inciter les parents et les soignants à ne donner aux jeunes enfants que des aliments pauvres en amidons ou des aliments dont les amidons ont été préalablement en grande partie dégradés.
Abstract
The target of this study is to objective a possible link between children nutritional state and the ability of their saliva to degrade starch. Measure of Mid Upper Arm Circumference and Weight for age Z-score assess Nutritional state.
The power of saliva to degrade starch is showed and evaluated by liquefying a Maïzena® gruel. In this study liquefaction speed is used as measurement of saliva amylase activity.
Data of 41 children, six to thirty four months old, in nutritional care unit at Tambacounda hospital shows a strong linear correlation between malnutrition and low liquefaction speed.
Is malnutrition due to great difficulties to eat starch? Or does malnutrition cause saliva amylase defect? Whatever the direction of causality, the link between malnutrition and amylase defect should encourage parents and caregivers to feed young children only with starch free meals or with pre-degraded starch meals.
Contexte de l'étude
Les très jeunes enfants ont du mal à consommer des bouillies épaisses et le "passage par la bouche de la mère" est une pratique traditionnelle (1). Les aliments thérapeutiques prêts à l'emploi (ATPE) font preuve d'une grande efficacité dans le traitement des malnutritions. Ces ATPE ne contiennent pas ou très peu d'amidon (2). Ces indices convergent pour considérer que la salive et l'amylase salivaire jouent un rôle sous-estimé dans la nutrition infantile dont la prévalence reste élevée dans plusieurs pays sahéliens.
L'opportunité de réaliser une étude sur l'activité amylasique de la salive d'enfants malnutris a été fournie par le stage d'une étudiante de l'école SUPAGRO Montpellier, stage effectué au sein du CREN de l'Hôpital de District de Tambacounda au Sénégal, sous la responsabilité du Dr SONKO A, et encadré par l'Association de Promotion du Projet BAMiSA (APPB).
Le déficit pancréatique en amylase des nourrissons est bien établi : NAVARRO et SCHMITZ écrivent que « L’activité de l’α amylase pancréatique, pratiquement nulle à la naissance, demeure extrêmement faible au cours des premières semaines. Elle s’élève ensuite lentement mais reste très inférieure (3 à 4 fois) encore à l’âge de 6 mois à celle des enfants plus âgés et n’atteint qu’après 3 ans les valeurs de l’adulte ». (3)
Le déficit salivaire en amylase est également connu. SEVENHUYSEN montre que « l'activité α amylasique salivaire est faible à la naissance puis augmente rapidement, jusqu'à atteindre approximativement les deux tiers de la valeur de l'adulte à 3 mois ». Le même auteur a constaté « de larges variations d'activité α amylasique, soit par ml de salive, soit par mg de protéine ». (4)
Dans les pays occidentaux, la connaissance du déficit salivaire des jeunes enfants en amylase salivaire a deux applications.
- - L'une en diététique infantile qui a conduit à l'abandon des bouillies faites de farine de céréales ordinaires, non traitées. L'agro-alimentaire propose depuis le milieu du XXème siècle des farines infantiles dont les amidons ont été préalablement partiellement ou totalement dégradés (farines maltées, diastasées, amylacées, biscuitées, extrudées). Ces farines traitées industriellement permettent la préparation de bouillies qui n'épaississent pas ou peu même si elles sont préparées avec beaucoup de farine et peu d'eau (ou peu de lait). Ce progrès a considérablement amélioré la diététique infantile et a probablement contribué à faire disparaitre les cas de malnutrition infantile dans les pays occidentaux.
- - L'autre application concerne le traitement des régurgitations du nourrisson qui fait appel à l'amidon comme agent épaississant des laits infantiles. Si l'amidon était hydrolysé par la salive de l'enfant, l'efficacité de ces laits AR (laits Anti Régurgitations) serait probablement moindre. C'est probablement dans le cadre de la recherche thérapeutique sur les régurgitations qu'ont été menées certaines recherches. Ainsi, SENTERRE J. (5) a fait des travaux sur la digestion des amidons par les nourrissons de petit poids alimentés avec des laits additionnés d'amidon à raison de 3,5g d'amidon de maïs par kg et par jour. « Le coefficient moyen d'absorption net pour l'amidon est de 88% +/- 6%». Il signale aussi qu' « il n'y a pas de relation entre l'absorption de l'amidon et la durée de l'alimentation avec de l'amidon ». Il conclut que « la capacité des jeunes enfants à digérer de grande quantité d'amidon est le plus probablement limitée à cause d'une activité basse de l'alpha amylase pancréatique ».
Pour SEVENHUYSEN « il n'y a pas de relation significative entre l'activité α amylasique (salivaire), le poids, le poids pour la taille, la vitesse de croissance et la présence d'amidon dans les repas » (4). Ces conclusions sont-elles valables lorsque l'alimentation est quasi exclusivement amylacée ?
L'amylase pancréatique n'est pas la seule voie de digestion de l'amidon par le très jeune enfant. Sa digestion est possible grâce à d'autres mécanismes :
- - La glucoamylase intestinale « contribue pour une bonne part à cette tolérance de l’amidon chez le nourrisson et même le nouveau-né prématuré » (3).
- - L'amylase du lait maternel quand l'enfant en bénéficie. « Le lait de femme, en effet, contient une α amylase identique à l’amylase salivaire (même isoforme), de pH optimum 5-6 et relativement résistante à l’acidité gastrique dont l’activité, maximale dans le colostrum, tend à diminuer (de 30 à 50% au cours de l’allaitement) et varie beaucoup d’une mère à l’autre ». (3)
Le déficit en amylase pancréatique, persistant jusqu'à trois ans, pourrait donc être un facteur limitant la digestion de grandes quantités d'amidon, mais peu de publications prennent en compte le rôle de l'amylase salivaire.
La prise de conscience du rapport entre l'effet épaississant des amidons, la densité énergétique des bouillies et la couverture des besoins énergétiques des enfants des pays du Sud date des années 1970 (6). Cet effet épaississant "Dietary Bulk" (7)(8), considéré comme facteur causal ou aggravant de la malnutrition a fait l'objet de très nombreux travaux cherchant à résoudre ce problème (9).
Le programme nutritionnel Tanzanien a proposé, dès 1984, d'ajouter une farine de céréales germées riche en amylase, dite Farine Energétique (Power Flower) ou "Kimea", en petite quantité (5%) dans la bouillie. (10)(11)
A partir des années 2000, l'apparition d'aliments thérapeutiques liquides (F75, F100) ou pâteux (ATPE), aliments "sans amidon", constitue un progrès considérable dans la prise en charge de la malnutrition. (2)
Le concept de Bouillies Amylasées Locales atteignant 120 Kcal (BAL-120) a été proposé récemment (12).
Modalités de l'étude
Le recueil de données a été fait entre le 28 avril et le 4 mai 2014.
Population examinée
Cette étude a été faite sur l'ensemble des enfants hospitalisés au CREN (Centre de Réhabilitation et d'Education Nutritionnelle) de l’Hôpital de District de Tambacounda, que leur malnutrition soit secondaire à un déficit alimentaire notoire ou qu'elle complique une pathologie sous-jacente (Tableau 1). Les enfants dont la salive a été testée sont identifiés par tranches d'âge en mois (à défaut de dates naissance précises), leur sexe, leur périmètre brachial (PB) mesuré en cm, leur poids/âge déterminé en Z-score selon tables OMS utilisées par le CREN. Leur état comportemental au moment du prélèvement a également été noté.
Moyens et méthode de la mesure de la vitesse de liquéfaction.
La concentration de la salive en amylase est estimée par la mesure du temps nécessaire à la liquéfaction d’une bouillie d’amidon de maïs.
Matériel :
Tubes avec écouvillon (type tubes à prélèvement), préparés de façon à ce que le coton de l’écouvillon atteigne le fond du tube lorsqu’il est fermé, seringue 5cc, quelques cm de tubulure de perfusion, porte éprouvette, balance électronique, casserole, plaque chauffante électrique, thermomètre de cuisine électronique, chronomètre, farine Maïzena®, sucre, eau.
La veille de l’étude,
a - Préparation des écouvillons : Imprégnation du coton de sucre par trempage dans une solution de saccharose à saturation. Séchage. (Le sucre permet une meilleure acceptation de l'écouvillon en bouche et stimule la salivation).
b - Dépôt au fond des tubes verticalisés (à l'aide d'un bout de tubulure placé sur la seringue) de 2cc de bouillie Maïzena ® à 5% de matière sèche. Les tubes sont maintenus en position verticale jusqu’à gélification de la bouillie puis conservés, sans leur bouchon, à température ambiante, à l'abri des insectes.
Le jour de l’étude,
c - Prélèvement salivaire : Le prélèvement salivaire est réalisé en maintenant l’écouvillon dans la bouche de l'enfant, le temps nécessaire jusqu’à ce que le sucre ait complètement fondu et que le coton de l'écouvillon soit complètement imprégné de salive.
d - L’écouvillon imprégné de salive est introduit dans la bouillie, en effectuant un bref mouvement circulaire (Deux tours). Le chronomètre est déclenché au moment de l'introduction de l'écouvillon dans la bouillie (dès le contact entre l'enzyme et son substrat).
e - Fermeture immédiate du tube, le bout de l'écouvillon étant au fond du tube. Retournement et verticalisation du tube, le bouchon vers le bas.
f - Arrêt du chronomètre quand la bouillie se liquéfie et qu'apparait un début d’écoulement le long de la paroi du tube. Ce temps chronométré détermine le « Temps de liquéfaction ». Temps mesuré en minutes.
NB. Toutes les manipulations ont été faites à température ambiante, soit 30 à 35°C. Le temps de liquéfaction avec la salive d'un adulte (expérimentatrice) est de 20 secondes.
|
|
|
étape d |
étape e |
étape f |
Analyse statistique
L'analyse de covariance (ANCOVA)a été réalisée avec le logiciel R. (13)
- L'âge (en mois), le temps de liquéfaction (en min), le sexe, l'état comportemental (calme ou en pleurs) sont les variables indépendantes prises en compte.
- Le Périmètre Brachial (PB) en cm et le Z-score du poids pour l’âge sont étudiés comme les variables dépendantes.
Cohorte d'enfants
La date de naissance des enfants des 41 enfants (26 Garçons, et 15 Filles) n'étant pas connue avec précision, 8 classes d'âge par tranche de trois mois ont été constituées.
de 6 à 8 mois : 15 enfants, ♂11 - ♀4
de 9 à 11 mois : 03 enfants, ♂2 - ♀1
de 12 à 14 mois : 08 enfants, ♂5 - ♀3
de 15 à 17 mois : 07 enfants, ♂2 - ♀5
de 18 à 20 mois : 03 enfants, ♂3 - ♀0
de 21 à 23 mois : 02 enfants, ♂1 - ♀1
de 24 mois : 02 enfants, ♂1 - ♀1
de 34 mois : 01 enfants, ♂1 - ♀0
Détermination du degré de malnutrition
Le degré de malnutrition est établi par la mesure du Périmètre Brachial et par le Z-score pour le poids/âge.
La mesure du PB est faite avec bandelette spécifique. Le Z-score est déterminé par les tables "Poids pour Age" de OMS, fournies par le Ministère de la Santé.
Résultats
N° |
temps de liquéfaction |
PB(cm) |
Z-score |
Sexe |
Etat |
REMARQUES |
6-8 mois |
|
|
|
|
|
|
01 |
7 min |
11,7 |
- 2 |
G |
calme |
|
02 |
3 min |
12,5 |
- 2 |
G |
pleure |
|
03 |
2 min |
13 |
0 |
F |
pleure |
JUMELLE |
04 |
7 min |
10 |
- 4,5 |
F |
calme |
JUMELLE |
05 |
3 min |
11,5 |
- 2,5 |
G |
calme |
|
06 |
2 min |
11,5 |
- 2,5 |
G |
pleure |
salive peu |
07 |
2 min |
12,2 |
- 2,5 |
G |
calme |
|
08 |
4min |
11 |
- 4 |
G |
calme |
salive bien |
09 |
4 min |
12,5 |
- 3 |
F |
calme |
ancienne MAS - 4 |
10 |
2 min |
12,2 |
- 2,5 |
G |
calme |
|
11 |
4 min |
12 |
- 2 |
G |
très calme |
|
12 |
3min |
12,5 |
- 2 |
G |
très calme |
|
13 |
3 min |
11,5 |
- 2,5 |
G |
calme |
ancien MAS - 4 |
14 |
1 min |
13,6 |
- 1,5 |
F |
calme |
|
15 |
1 min 30 |
13 |
- 0,5 |
G |
calme |
bien Portant |
9-11 mois |
|
|
|
|
|
|
16 |
1 min |
14,5 |
0 |
G |
calme |
|
17 |
2 min |
14 |
- 1,5 |
F |
calme |
|
18 |
1 min 30 |
12,8 |
- 2,5 |
G |
calme |
salive bien |
12-14 mois |
|
|
|
|
|
|
19 |
1 min 30 |
13 |
- 1,5 |
F |
calme |
|
20 |
2 min |
11,6 |
-2,5 |
G |
calme |
|
21 |
1 min |
12,8 |
- 1,5 |
G |
calme |
|
22 |
1 min |
13,3 |
-2 |
G |
calme |
|
23 |
3 min |
12,5 |
- 1 |
G |
pleure |
a vomi |
24 |
4 min |
11,8 |
- 3,5 |
F |
pleure |
faible, ne marche toujours pas |
25 |
2 min |
12 |
- 2,5 |
F |
calme |
|
26 |
1 min |
13 |
- 0,5 |
G |
calme |
|
15-17 mois |
||||||
27 |
1 min |
13,7 |
- 1,5 |
F |
calme puis pleure |
|
28 |
2 min |
13,3 |
-2 |
F |
calme |
|
29 |
2min30 |
? |
- 2,5 |
F |
calme |
ancienne MAS-4 |
30 |
2min30 |
12 |
- 2,5 |
F |
pleure |
|
31 |
8 min |
11,5 |
- 3,5 |
G |
pleure |
diarrhée |
32 |
1 min |
14 |
- 0,5 |
G |
calme |
|
33 |
4 min |
12 |
- 2 |
F |
pleure |
|
18-20 mois |
|
|
|
|
|
|
34 |
2 min 30 |
11,5 |
- 4 |
G |
pleure |
JUMEAU salive peu |
35 |
1 min |
14 |
0 |
G |
calme |
JUMEAU |
36 |
2 min |
11,5 |
- 3 |
G |
pleure |
|
21-23 mois |
|
|
|
|
|
|
37 |
15-20 min |
11 |
- 4,5 |
G |
calme |
faible, hospitalisé, MAS sévère avec complications: décédé |
38 |
3min |
12,5 |
- 3,5 |
F |
pleure |
|
24 mois |
|
|
|
|
|
|
39 |
30-45 sec |
13,5 |
- 2,5 |
G |
calme |
|
40 |
1min30 |
13,3 |
- 2,5 |
F |
stressée |
|
34 mois |
|
|
|
|
|
|
41 |
3 min |
13 |
- 2 |
G |
calme |
faible, malade, peu de salive |
Tableau 1 : Cohorte d'enfants hospitalisés au CREN entre le 21 avril et le mai 2014
Le sujet n°37 a été exclu de l'analyse (temps de liquéfaction très long, enfant DCD peu après)
Etudes des corrélations
Les graphes suivants prennent en compte tous les enfants. Selon leur âge, ils sont distingués par
un point ● âge inférieur ou égal à 8 mois, 15 enfants,
un cercle ○ âge compris entre 9 et 14 mois, 11 enfants,
un triangle Δ âge supérieur ou égal à 15 mois, 14 enfants
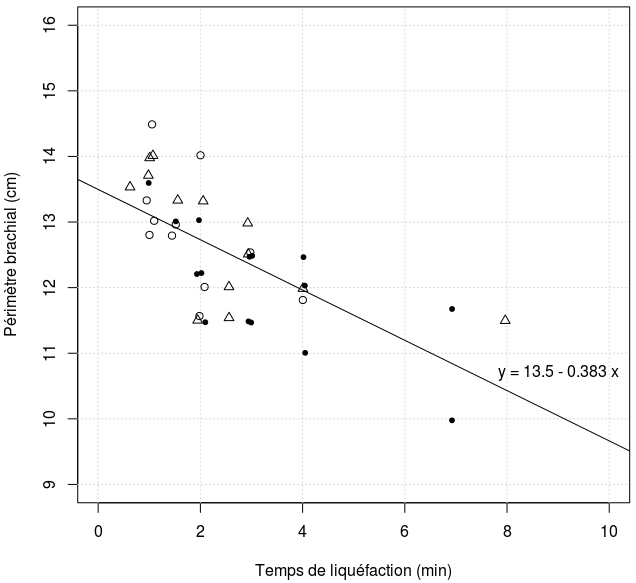
Graphe 1
Relation entre le temps de liquéfaction et le périmètre brachial
Catégories d'âge : Point < 10 mois, Cercle de 10 à 13 mois, Triangle > 13 mois
(Données légèrement ''bruitées'' pour faire apparaître les points superposés).
Le graphe 1 permet d'interpréter le Périmètre Brachial comme variable dépendante :
- Le temps de liquéfaction varie significativement avec le PB (p=0,00004)
- Le sexe n'a pas d'effet sur le PB (p= 0,05)
- L'âge n'a pas d'effet sur le PB (p= 0,67)
- L'interaction sexe-temps de liquéfaction n'est pas significative. (p=0,06)
- L'interaction sexe-âge n'est pas significative (p= 0,27)
Graphe 2
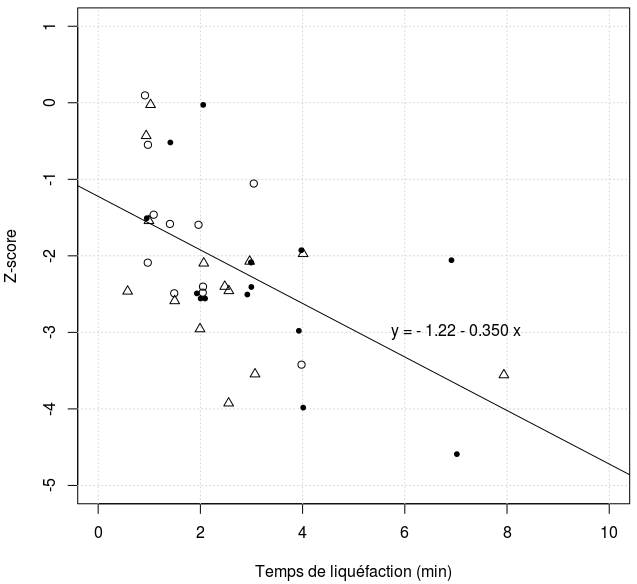
Relation ente le temps de liquéfaction et le Z-score
Catégories d'âge : Point < 10 mois, Cercle de 10 à 13 mois, Triangle > 13 mois
(Données légèrement ''bruitées'' pour faire apparaître les points superposés
Le graphe 2 permet d'interpréter le Z-score poids pour âge comme variable dépendante :
- Le temps de liquéfaction varie significativement avec le Z-score (p= 0,0009)
- Le sexe n'a pas d'effet sur le Z-score p=0,14
- L'âge n'a pas d'effet sur le Z-score p=0,09
- L'interaction sexe-temps de liquéfaction n'est pas significative. p=0,12
- L'interaction sexe-âge n'est pas significative p=0,20
Critiques de la méthodologie
Cette étude postule que la vitesse de liquéfaction est le reflet de la concentration de la salive en α amylase. Ce postulat devrait donc être confirmé par des dosages quantitatifs de l’amylase salivaire. A défaut de disposer de dosages quantitatifs, ce postulat pourrait être étayé par la mise en évidence d'une corrélation linéaire entre les vitesses de liquéfaction et les dilutions d'une salive, par exemple celle d'un adulte bien portant.
Les méthodes médicales de dosage de l'amylase salivaire font appel à des dosages sanguins et sont utilisés lorsqu'on recherche une libération excessive d'amylase provoquée par une pathologie des glandes pancréatiques ou salivaires. Ces méthodes semblent inadaptées pour explorer une fonction exocrine, en en particulier un déficit amylasique salivaire. Les méthodes dosant l'amylase dans la salive elle-même existent, mais seraient-elles applicables ? En effet, ces méthodes utilisent des quantités de salive qu'il serait difficile d'obtenir et de prélever chez des enfants malnutris dans le contexte d'un CREN.
La méthode utilisée dans cette étude pour prélever une petite quantité de salive est "douce". Cette quantité est déterminée par le volume imbibé par le coton de l'écouvillon. Ces quantités sont considérées comme égales, bien que probablement légèrement variables d'un prélèvement à l'autre.
La mesure du temps de liquéfaction est peu précise. Pour rendre plus fiable cette mesure déterminante, nous proposons que les phases "e" et "f" du protocole soient :
e - Fermeture immédiate du tube, le bout de l'écouvillon étant au fond du tube. Retournement et inclinaison du tube à 45°, bouchon vers le bas.
f- Arrêt du chronomètre quand la bouillie liquéfiée touche le bouchon, après avoir coulé le long de la paroi du tube. Ce temps déterminant le « Temps de liquéfaction » pourrait être mesuré en secondes.
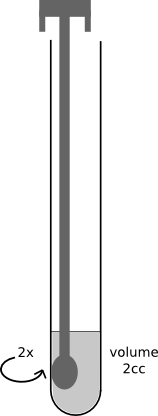
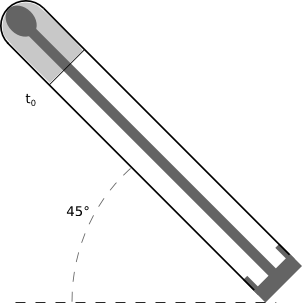
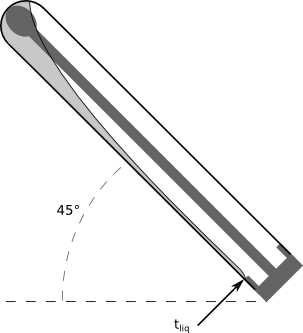
étape d étape e étape f
La mesure du temps de liquéfaction n’a été faite qu’une fois pour chaque enfant. Plusieurs mesures pourraient être faites chez le même enfant à des heures et à des jours différents, au début et à la fin de la prise en charge de sa malnutrition de façon à mieux préciser son profil amylasique.
Discussion
Cette corrélation entre malnutrition et déficit amylasique salivaire mériterait d'être précisé par des études complémentaires. Une étude longitudinale, par exemple, le suivi d’une cohorte d’enfants depuis l’âge de 4 à 6 mois jusqu’à trois ans, permettrait de déterminer quel est le sens du "cause à effet" entre déficit en amylase salivaire et état nutritionnel.
Si l'amylase salivaire contribue à la digestion des amidons, elle contribue aussi à la liquéfaction, dans la bouche de l'enfant, des aliments amylacés épais, liquéfaction qui conditionne la déglutition. Or, de très nombreux jeunes enfants dans le monde ont comme seule nourriture, en complément du lait maternel, des bouillies amylacées cuites à l'eau. Un déficit en amylase salivaire pourrait ainsi expliquer l'observation courante de jeunes enfants en grande difficulté pour manger rapidement leur bouillie. Ce déficit ne leur permet pas de consommer des bouillies dépassant 40 Kcal pour 100 ml. Et, dès que l'enfant peine à manger des bouillies un peu épaisses, celles-ci sont diluées à l'eau ou si la mère ne prend pas le temps nécessaire, elles sont abandonnées à un enfant plus grand.
L'absence ou la très faible proportion d'amidon dans les Aliments Thérapeutiques Prêts à l’Emploi (ATPE) contribue probablement aussi à leur efficacité. Avant de proposer aux nourrissons et aux jeunes enfants des bouillies à base de céréales, il conviendrait de s’assurer qu’ils ont suffisamment d’amylase salivaire. Dans la plupart des cas, il y aura nécessité de liquéfier préalablement ces bouillies par une amylase (lait maternel, salive maternelle ou malt). C’est l’objectif des BAL-120, Bouillies Amylacées Locales à 120 Kcal/100ml (12).
Le recueil des données de cette étude ne dit pas, parmi les 41 enfants, lesquels étaient allaités. Si l'on sait que l'enfant non allaité a un risque majeur d'être malnutri, c'est peut-être aussi parce qu'il ne bénéficie pas de l'amylase du lait maternel pour l'aider à digérer les aliments amylacés.
De même, il n'y a pas d'indications dans cette étude sur d'éventuelles pathologies associées qui pourraient avoir un rôle direct sur l'état nutritionnel, distinct de celui du déficit en amylase salivaire. Il n'y a pas non plus de données comparatives avec des enfants non dénutris, en bonne santé ou malades.
Le caractère génétique de la qualité amylasique de la salive est évoqué depuis une dizaine d'années (14). Selon une étude récente, le nombre de copies pour le gène AMY1 codant pour l'amylase salivaire peut varier de une à vingt copies selon les individus. Le nombre de copies de ce gène joue un rôle sur le métabolisme de l’amidon. Un faible nombre de copies prédispose à l'obésité de l'adulte (15). Les enfants faibles sécréteurs d’amylase salivaire identifiés dans cette étude, auraient-ils génétiquement moins de copies du gène AMY 1 et seraient-ils pour cela plus exposés à la malnutrition ? Et s'ils trouvent une nourriture abondante à l'âge adulte, seront-ils alors plus exposés à l’obésité ?
Conclusions
Cette étude établi un lien significatif entre l’état nutritionnel de 41 enfants de 6 à 34 mois et la vitesse de liquéfaction d'une bouillie d’amidon par leur salive. Elle présuppose que la vitesse de liquéfaction est le reflet de la concentration de la salive en α amylase. Elle ne permet pas d'établir le sens d’un éventuel lien de cause à effet.
L'hypothèse selon laquelle un enfant alimenté quasi exclusivement avec des aliments amylacés et n'ayant pas suffisamment d'amylase salivaire serait plus exposé à la malnutrition demande à être validée par d'autres études en particulier des études longitudinales.
Si l'hypothèse d'une causalité entre déficit amylasique et malnutrition était validée, il y aurait lieu de considérer la liquéfaction-déglutition-digestion des aliments amylacés comme un enjeu important dans la diététique de très nombreux jeunes enfants dans le monde. Les programmes de lutte contre la malnutrition, pourraient ainsi sensibiliser davantage le personnel de santé à ce ''handicap'' du début de la vie et conduire à ne donner à l'enfant que des aliments dont les amidons ont été préalablement dégradés par des sources d'amylases locales.
Mots clefs : amylase salivaire, malnutrition, bouillies, amidon
Remerciements
Le Pr Jacques Schmitz qui a bien voulu relire ce travail.
Mr Damien Laurent, (INSERM U1028, Bron. dlaurent0@gmail.com), qui a fait l'analyse statistique des données.
Le Dr Eric Meunier, Laboratoire d'analyse médicale d'Yvetot, qui a fourni les tubes à écouvillons.
L'école d'ingénieur SUPAGRO- Montpellier- France, qui a bien voulu nous confier la maîtrise de ce stage.
Le Dr Adrien SONKO, médecin chef de la Région Médicale de Tambacounda, Sénégal, et le personnel du CREN de l'Hôpital de District de Tambacounda.
Bibliographie
- (1) ROLLET C, MOREL MF - Des bébés et des hommes. Albin Michel 2000 pp 113-116
- (2) BRIEND A - Highly nutrient-dense spreads: a new approach to delivering multiple micronutrients to high-risk groups. Br J Nutr. 2001 May;85 (Suppl 2):S175–S179.
- (3) SCHMITZ J. - Développement des fonctions de digestion et d'absorption - Digestion et absorption des sucres. in Gastro Entérologie Pédiatrique NAVARRO J, SCHMITZ J, Flammarion, 2000 2nde édition
- (4) SEVENHUYSEN GP et coll - Development of salivary alpha-amylase in infants from birth to 5 months. Am J Clin Nutr. 1984 Apr ;
39(4):584-8. - (5) SENTERRE J - Net absorption of starch in low birth weight infants. Acta Paediatr Scand 1980 ; 69 : 653-7.
- (6) FAO/OMS – 1973 Energy and Protein requirements Rapport technique 522
- (7) LJUNGQVIST B, MELLADER O, SVANBERG U - Dietary bulk as a limiting factor for nutrient intake in pre-school children. A problem description. Journal of Tropical Pediatrics 05/1981; 27(2):68-73.
- (8) SVANBERG U - Le gros volume alimentaire des produits de sevrage et son effet sur l'apport énergétique et nutritionnel. In "Pour améliorer l'alimentation des jeunes enfants en Afrique orientale et australe", UNICEF/SIDA/CRDI, Compte rendu d'un atelier tenu à Nairobi, Kenya du 12 au 16 octobre 1987.pp 310-324
- (9) MOSHA AC, SVANBERG U - Acceptance and intake of bulk reduced weaning porridge. Tanzanian Food and Nutrition Center Dar es Salaam, Tanzanie, 1984
- (10) MOSHA AC et coll - Les produits de sevrage à forte teneur nutritive faites de céréales germées. In "Pour améliorer l'alimentation des jeunes enfants en Afrique orientale et australe", UNICEF/SIDA/CRDI, Compte rendu d'un atelier tenu à Nairobi, Kenya du 12 au 16 octobre 1987. pp 332-339
- (11) VERSTER A - L'expérience tanzanienne in "L'alimentation de complément du jeune enfant" Actes d'un atelier OMS/ORSTOM,
du 20 au 24 Novembre 1994 Alexandrie (Egypte). pp 334-337 - (12) LAURENT F- Les BAL-120 Poster présenté à la 9ème journée Provençale de la Santé Humanitaire,SANTÉ SUD Marseille, 14 Novembre 2014
- (13) Analyses réalisées avec le logiciel R version 3.1.1 - R Development Core Team (2011). R: A language and environment for statistical computing. R Foundation for Statistical Computing, Vienna, Austria. ISBN 3-900051-07- 0, URL http://www.R-project.org/.
- (14) PATIN E, QUINTANA-MURCI L - Demeter's legacy: rapid changes to our genome imposed by diet. Trends in Ecology & Evolution 2008., 23:56-59.
- (15) FALCHI M, FROGUEL P. et coll - Low copy number of the salivary amylase gene predisposes to obesity. Nature Genetics, CNRS/Université de Lille 2, Institut Pasteur Lille. 2014 mars.
Etude n°2
Etude de l'activité amylasique
salivaire de l'enfant
juillet 2017
Cette étude s'inscrit dans une recherche sur les relations possibles entre l'activité amylasique salivaire et l'état nutritionnel des nourrissons et des jeunes enfants des pays du Sud. L'objet est d'étalonner un test permettant d'évaluer de façon simple l'activité amylasique salivaire. Elle a été réalisée avec des sujets au profil nutritionnel normal.
Il est bien établi que l'activité amylasique salivaire et pancréatique est immature à la naissance pour n'atteindre une maturité égale à celle de l'adulte qu'au cours des premières années de vie. En 1984, SEVENHUYSEN GP montre que « l'activité α amylasique salivaire est faible à la naissance puis augmente rapidement, jusqu'à atteindre approximativement les deux tiers de la valeur de l'adulte à 3 mois » « de larges variations d'activité α amylasique, soit par ml de salive, soit par mg de protéine » ont été enregistrées (1). En 2000, NAVARRO J et SCHMITZ J écrivent dans le précis Flammarion de Gastro Entérologie Pédiatrique, que « L’activité de l’α amylase pancréatique, pratiquement nulle à la naissance, demeure extrêmement faible au cours des premières semaines. Elle s’élève ensuite lentement mais reste très inférieure (3 à 4 fois) encore à l’âge de 6 mois à celle des enfants plus âgés et n’atteint qu’après 3 ans les valeurs de l’adulte » (2).
Cette immaturité n'a, semble-t-il, aucune conséquence nutritionnelle pour le jeune enfant dans un environnement d'abondance et d'alimentation diversifiée. Mais qu'en est-il lorsque l'alimentation est précocement à base d'amidon de céréales ou de tubercules ?
D'autres études ont montré que l'activité amylasique est diminuée lorsque les enfants sont malnutris. En 1977, Watson RR et coll. ont montré que l'activité amylasique de la salive et des larmes d'enfants colombiens malnutris était significativement plus basse "La malnutrition modérée et sévère altère de façon marquée la production d'amylase par le pancréas et les glandes salivaires des jeunes enfants. Elle réprime de façon significative l'activité amylasique des larmes, de la salive et du sérum" (3). En 1988, Dewit O.et Prentice A. ont étudié l'amylase salivaire d'enfants de Gambie et d'enfants de Cambridge, étude qui montre la même relation entre amylase salivaire et état nutritionnel (4).
La compétence permettant la dégradation enzymatique buccale de l'amidon permet l'ingestion d'aliments à forte teneur en amidon, bouillies épaisses, boule, riz,… aliments qui vont pouvoir être liquéfiés en bouche et facilement déglutis. Les conséquences de la non acquisition de cette compétence peuvent être importantes : faiblesse des volumes ingérés, dilution à l'eau des bouillies et baisse importante de leur densité énergétique, l'augmentation de la durée des repas. Et comme le déficit en amylase salivaire semble s'accompagner d'un déficit en amylase pancréatique (3), la mal-digestion des amidons pourrait provoquer une pseudo-satiété compromettant la reprise rapide du sein.
La somme des ingérés alimentaires quotidiens pourrait donc être aussi dépendante de cette compétence enzymatique. Cette question était au centre du séminaire sur les bouillies dites "de sevrage" de Brazzaville, organisé en 1991 par l'ORSTOM, qui s'est penché sur les problèmes de viscosité des bouillies et de leur faible densité énergétique par dilution (5).
Cette relation "amidon / densité énergétique / incompétence de l'enfant à consommer des bouillies épaisses" et le recours à des amylases pour liquéfier les bouillies épaisses sont connue depuis longtemps. Par exemple, Blondet P. dans son ouvrage "Soins à donner aux enfants", préfacée par Debré P, paru en 1966, écrit : "Le maltage des bouillies faites avec des farines ordinaires peut se faire extemporanément à l'aide de malt en paillette (vendu à l'époque sous le nom de Maltogil ou Maltéa Moser); Après avoir préparé une bouillie comme à l'ordinaire, la retirer du feu pendant 3 minutes ; à ce moment ajouter une cuillère à café de malt, agiter le mélange jusqu'à ce qu'il soit complètement liquéfié". (6) A la même époque, se répandent les farines commerciales "maltées", "diastasées", "dextrinisées" et autres farines additionnées d'amylase, qui permettent de préparer des bouillies qui n'épaississent pas ou peu.
En déchargeant le jeune enfant du début de digestion buccale de l'amidon et en lui donnant directement les glucides de dégradation, celui-ci peut consommer des bouillies fluides de haute densité énergétique. Ces bouillies, préparées généralement avec du lait, ont engendré des excès pondéraux. Le développement des "petits pots" fera disparaitre, au Nord, l'usage des bouillies considérées comme trop nourrissantes.
Si la qualité énergétique des aliments donnés aux jeunes enfants est résolue pour les pays du Nord, il n'en est pas de même pour les pays du Sud où les jeunes enfants reçoivent toujours des bouillies d'amidon préparées avec de l'eau qui s'apparentent parfois à de l'"eau gélifiée". Pour ces raisons, certains programmes ont ajouté aux farines des amylases industrielles : Superamine en Algérie dès les années 1970, farine Misola depuis 2001 et certaines farines du PAM. Depuis 1992, l'adjonction d'amylases locales aux bouillies, (malt mais aussi lait et salive maternelle) a été mise en œuvre par le Projet MISOLA puis développé par le Projet BAMiSA (7, 8).
Dans les pays du Sud, le pouvoir liquéfiant de la salive est connu de la plupart des femmes, mais l'usage est parfois tabou. Le malt est connu pour la préparation des boissons locales, mais sa capacité à liquéfier une bouillie épaisse surprend. Le pouvoir liquéfiant du lait maternel est moins connu mais il contribue probablement à aider l'enfant allaité à digérer l'amidon des bouillies.
L'objectif de ce travail est donc de mettre au point une procédure simple permettant d'évaluer l'activité amylasique salivaire. Si cette procédure permet de retrouver les corrélations "activité amylasique / âge" déjà documentées, il sera possible de la considérer comme valide et d'avoir des valeurs de référence propres à cette procédure pour une population d'enfants bien nourris.
1 - Mise au point de la procédure.
La procédure donnée en annexe, remplace celle d'une première étude observant la "Vitesse de liquéfaction" d'une bouillie dans un tube à prélèvement (9). Le nouveau protocole est basé sur l'observation de la "Distance de progression" de la bouillie liquéfiée sur un papier buvard.
En voilà les grandes lignes :
1°. Imbiber des coton-tiges de salive (si leur utilisation n'est pas immédiate, les laisser sécher et les placer dans des sachets zippés pourvus de trous d'aération. Le séchage permet de faire des prélèvements à des moments différents et de les conserver jusqu'à ce qu'ils soient examinés tous ensembles quelques jours ou semaines plus tard).
2°. Au moment du test, les coton-tiges collectés, s'ils sont secs, sont ré-humidifiés avec deux gouttes d'eau.
3°. Ils sont déposés sur une goutte de 0,5 cc de bouillie d'amidon à 5% de matière sèche, goutte placée à l'extrémité d'une bandelette de papier buvard de 1,5 cm de large.
4°. Une fois déposés, ils sont tournés dans la goutte de bouillie. La liquéfaction commence et le front de liquéfaction progresse.
5°. 30 minutes après le dépôt du coton-tige dans la bouillie, la distance entre la base de la bandelette et le front de liquéfaction est mesurée en mm.
6° Une bandelette test est faite avec un coton-tige neuf humidifié de la même manière. La différence (Delta) entre le front de liquéfaction du coton-tige testé et du coton tige test est prise en compte.
2 - Discussions autour de la validité de la procédure.
Cette procédure comporte plusieurs variables difficiles à maitriser.
- La quantité de salive sur le coton-tige n'est pas étalonnée, mais l'imbibition maximum du coton prélève probablement des quantités de salive peu différentes d'un prélèvement à l'autre.
- Il n'est pas tenu compte de l'heure des prélèvements, mais des variations nycthémérales de sécrétion d'amylase ne sont pas, à notre connaissance, mentionnées par la littérature.
- Selon nos observations, l'amylase se conserve bien en milieu sec. Cependant une altération de son activité est possible avec le temps.
Pour limiter les variables, 3 ou 4 coton-tiges sont imbibés simultanément puis la moyenne des Delta est faite. Les résultats des 3 ou 4 mesures sont rarement identiques, mais concordants et reproductibles dans le temps.
Malgré les limites de ce protocole, la cohérence de l'ensemble des mesures semble suffisante pour le valider. La corrélation entre la distance parcourue par le front de liquéfaction et la capacité de la salive à dégrader l'amidon, que nous appelons "qualité amylasique de la salive" ou "compétence amylasique salivaire" reproduit une courbe compatible avec ce qu'annonce la littérature.
3 - Résultats
92 prélèvements de salive sur coton-tige ont été réalisés entre le 03 septembre 2016 et le 13 juin 2017. Les enfants de moins de 2 ans ont été prélevés au cabinet médical et à la halte-garderie de Caudebec en Caux, les jeunes de 13 ans ont été prélevés au collège de Victor Hugo de Caudebec en Caux. Certains enfants ont été prélevés deux ou trois fois.
Le graphique n°1 situe la compétence des enfants de moins de 6 mois, des enfants entre 6 mois et 2 ans et de jeunes âgées de 13 ans. Il met en évidence une augmentation de l'activité amylasique au cours des premières années, en concordance avec les données connues. On considère que les valeurs à 13 ans sont les valeurs des adultes. Cette procédure qui prend en compte le pouvoir de liquéfaction d'une bouillie d'amidon est donc bien le reflet de l'activité amylasique de la salive et, par homologie, indicateur de la teneur de la salive en amylase.
Enfants de 0 à 6 mois (<183 jours) et |
Jeunes de 13 ans |
Graphique n° 1
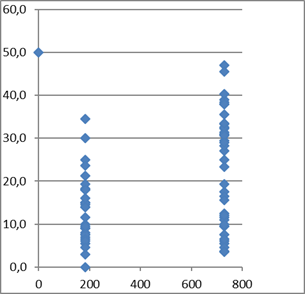
Le graphique n°2 montre la dispersion des résultats bruts de l'ensemble des prélèvements d'enfant de moins de 2 ans.
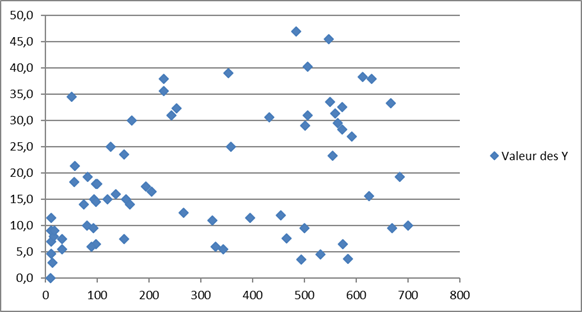
x : âge en jours, y : delta du front de liquéfaction en mm
Graphique n° 2
Le graphique n°3 propose une lecture des résultats. 9 enfants ont été prélevés 2 fois, en particulier ceux qui apparaissaient comme peu sécrétants et 2 enfants ont été prélevés 2 ou 3 fois parmi la cohorte ordinaire.
Le graphique peut être lu comme faisant apparaitre 3 ou 4 profils d'enfants :
- - Un groupe d'enfants A, normo-sécrétants pour leur âge.
L'un d'eux a été prélevé 3 fois (--Aa--) et un autre deux fois (--Ab--) - - Un groupe d'enfants B, dont la sécrétion semble retardée ?
Deux enfants ont été prélevés 2 fois (--Ba--), (--Bb--), et un 3 fois (--Bc--) - - Un groupe d'enfants C qui pourraient être hypo sécrétants?
Cinq enfants ont été prélevés 2 fois (--Ca--), (--Cb--), (--Cc--), (--Cd---), (--Ce---), - - L'enfant D rejoint très rapidement le groupe normo secrétant, après guérison de sa virose buccale (--D1--)
- - L'enfant E pourrait être précoce ou hyper sécrétant ?
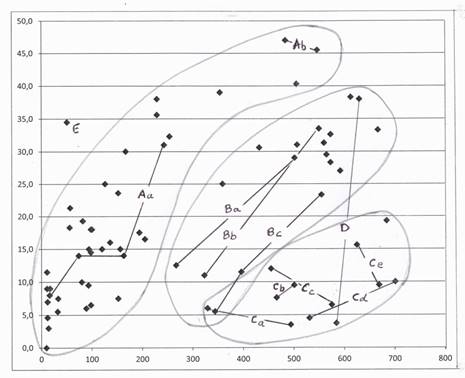
Graphique n° 3
4° Commentaires
Les résultats montrent une dispersion des résultats qui ne semble pas être due à la procédure mais pourrait être le reflet de profils amylasiques différents selon les enfants.
Dans cette étude, les profils amylasiques, même hypo-sécrétants, n'ont pas d'incidence sur l'état nutritionnel des nourrissons et des jeunes enfants dont l'alimentation est variée et pauvre en amidon.
Certains prélèvements ont été faits chez des enfants fébriles. Les résultats ne semblent pas montrer de lien entre fièvre et activité amylasique.
Ces résultats seraient à confirmer par une étude plus académique. Ces profils amylasiques différents ont-ils une origine génétique (nombre de copies du gène codant pour l'amylase salivaire (10)) ?, une relation avec la durée de l'allaitement ?, avec le mode dd diversification alimentaire ?,
5° Objectif des travaux à venir.
Il y aurait lieu, au préalable, de définir, d'une part, les profils amylasiques d'enfants sahéliens en bon état nutritionnel et, d'autre part, de retrouver la corrélation "déficit amylasique salivaire du jeune enfant / malnutrition" déjà documentée (3, 4).
Ensuite, ou dans un même temps, l'étude d'une cohorte d'enfants malnutris pris en charge dans un centre nutritionnel pourrait permettre une approche de la question suivante : La faible activité amylasique salivaire de l'enfant malnutri est-elle une conséquence de la malnutrition ou en est-elle une cause ?.
- - Parmi les enfants qui ont une faible activité amylasique salivaire, l'alimentation par des aliments thérapeutiques dépourvus d'amidon (Laits thérapeutiques, ATPE, Bouillies concentrées liquéfiées) leur permet-elle de retrouver rapidement des teneurs d'amylases salivaires normales pour l'âge et, une fois ces teneurs normales atteintes, de ne pas rechuter ? Une réponse positive orienterait dans le sens : " La malnutrition a pour conséquence une hypo-sécrétion amylasique salivaire réversible".
- - Si, malgré le traitement, l'activité amylasique salivaire reste basse, et que le taux de rechute est plus important, l'hypothèse d'une hypo-secrétion amylasique comme cause de malnutrition pourrait être argumentée. Cela pourrait justifier de mesurer l'activité amylasique salivaire et de continuer à alimenter ces enfants avec des aliments pauvres en amidon tant que leur activité amylasique n'est pas suffisante ?
Auteur
Dr François LAURENT, Président de l'Association de Promotion du Projet BAMiSA (APPB)
f.laurent76@free.fr , www.bamisagora.org
(1) SEVENHUYSEN GP et coll - Development of salivary alpha-amylase in infants from birth to 5 months. Am J Clin Nutr. 1984 Apr ; 39(4):584-8.
(2) NAVARRO J, SCHMITZ J. - Développement des fonctions de digestion et d'absorption - Digestion et absorption des sucres. in Gastro Entérologie Pédiatrique, , Flammarion, 2000 2nde édition
(3) WATSON RR, TYE JG, MCMURRAY DN, REYES MA - Pancreatic and salivary amylase activity in indernourished Colombian children. 1977
(4) DEWIT O., PRENTICE A, Amylase salivaire chez l'enfant dont l'état nutritionnel est marginal et place de l'amylase du lait maternel
(5) TRECHE S, DILLON JC, GIAMARCHI P, MASSAMBA J, DELPEUCH F Communications présentées au Séminaire atelier "Les bouillies de sevrages en Afrique Centrale 21 24 mai 1991 Bureau régionale de l'OMS Brazzaville, Congo
(6) BLONDET P Soins à donner aux enfants Edition Lamarre Poinat, 1966 p 212
(7) LAURENT F. Démonstration de la variation de viscosité de la bouillie Misola sous l'effet de la salive, de la farine de sorgho germé et d'extraits pancréatiques. Octobre 1992 Non publié
(8) LAURENT F. Comment préparer la bouillie Développement et Santé n° 126 -127 Décembre 1996
(9) LAURENT F. ANSOBORLO M. SONKO A. Etude de l'activité liquéfiante de la salive d’enfants malnutris sur les bouillies amylacées. Non publié.
(10) FALCHI M. and Coll. Low copy number of the salivary amylase gene predispose to obesity. Nature Genetics published online 30 March 2014